Octubre es el mes de la lucha contra el cancer de mama
La cita mas importante
Octubre es el mes de la lucha contra el cancer de mama
La cita mas importante
En medicina se denomina “metaplasia” al cambio o reemplazo de un tipo de epitelio por otro. Dicho en otras palabras, es la transformación o reemplazo de un tejido adulto en otro de la misma clase. (http://escuela.med.puc.cl).
La metaplasia puede explicarse en algunos casos como un proceso adaptativo ante condiciones ambientales irritativas. Sin embargo, en ciertos tipos de metaplasia, no está claro que se trate de un proceso de este tipo.
Existen diferentes tipos de metaplasia: metaplasia intestinal de la mucosa gástrica; metaplasia gástrica en la mucosa del esófago; metaplasia glandular en epitelio de la vejiga; metaplasia ósea en cartílagos de la laringe; metaplasia pavimentosa del cuello uterino, etc.
La metaplasia escamosa del cuello uterino es un término médico usado para describir los cambios que ocurren en las células de ciertos tejidos del útero. El título a menudo es motivo de preocupación para las mujeres que en un principio puede tener miedo cuando escuchan como un término médico complicado, sin embargo no hay necesidad de preocuparse por estos hallazgos, ya que se producen naturalmente en las mujeres durante ciertas épocas de su vida.
Como es un proceso natural, los cambios no se consideran peligrosos o que aumenten el riesgo de cancer de cuello uterino.
La posibilidad de que el desarrollo de células pre cancerosas o cancerosas del cuello uterino es la misma, puede relajarse ya que sus células cervicales están experimentando cambios naturales que no representan ningún riesgo inmediato para la salud y el bienestar.
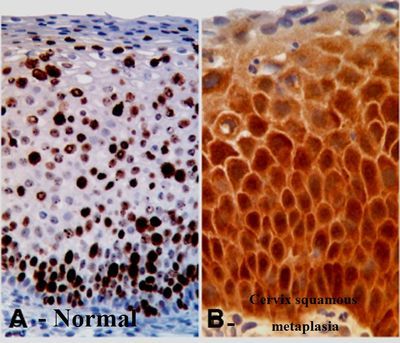 Las fases de la metaplasia escamosa son:
Las fases de la metaplasia escamosa son:
a) Epitelio cilíndrico normal;
b) Hiperplasia de células subcilíndricas;
c) Metaplasia escamosa inmadura;
d) Metaplasia escamosa madura.
No se reconocen aún todos los estratos del epitelio escamoso maduro.
La parte del cuello uterino en la que se produce metaplasia escamosa se denomina zona de transformación. La identificación de esta zona es muy importante en la colposcopía, ya que la mayoría de las manifestaciones de carcinogénesis cervical ocurren en dicha zona.
Expertos cuestionan la efectividad y la conveniencia de la vacuna.
“¿Qué justificación tiene pagar el precio de una reacción adversa grave, en niñas con toda la vida por delante, para prevenir un hipotético cáncer al cabo de 30 años?”, se pregunta Alicia Capilla, la presidenta de la Asociación de Afectadas por la Vacuna del Papiloma (AAVP).
La organización española relacionó públicamente esta semana el tratamiento contra el virus asociado al cáncer de cuello uterino -el virus del papiloma humano (VPH)- con la muerte de tres niñas en el país.
Sin embargo, la posición de la máxima autoridad sanitaria es clara. “La OMS recomienda a los países considerar la vacunación contra el VPH cuando la incidencia de la enfermedad es alta y cuando la vacuna es rentable y su aplicación asequible y sostenible”, remarcó la organización a BBC Mundo.
Su postura es firme desde 2009, cuando hizo público su posicionamiento a través de una declaración. Lo único que ha cambiado desde entonces es la dosis sugerida.
El VPH es el causante del 70% de los cánceres de cuello de útero.
“Siguiendo lo recomendado por el Grupo Estratégico de Expertos sobre inmunización de abril de 2014, sobre reducir de tres a dos las dosis inoculadas a las adolescentes entre 9 y 13 años, la OMS hará público un documento en octubre de 2014”, informó la organización en ese sentido.
A pesar de la clara posición de la OMS, reportes adversos no dejan de hacerse públicos. Reacciones que los detractores relacionan con el aluminio que contiene la vacuna.
“Como toda vacuna, la del VPH puede tener potenciales efectos adversos. La muerte no está en la lista“
Organización Mundial de la Salud
Según el informe del 1 de agosto de 2014 del Sistema de Reportes sobre Eventos Adversos de Vacunas (Vaccine Adverse Event Reporting System, en inglés) de los 2.566 formularios recibidos de denuncias de injuriados por dichos tratamientos en Estados Unidos, y que fueron analizados por el Programa de Compensación, 151 corresponden a casos de la vacuna VPH. De estos 71 fueron compensados, según el Departamento de Salud de Estados Unidos.
La Agencia Europea del Medicamento también ha recibido reportes de ese tipo.
“¿Por qué entonces no se investigan a fondo, con rigor médico, si existe causalidad entre la aplicación de la vacuna y las reacciones adversas?”, se vuelve a preguntar la presidenta de la AAVP.

La Asociación de Afectadas por la Vacuna del Papiloma lleva cinco años tratando de que el Ministerio de Sanidad de España reconozca los efectos adversos de la vacuna.
Es una de las reivindicaciones de la asociación, para que los casos dejen de ser “sospechas”. Ya que, de momento, nigún organismo ni tribunal ha dicho lo contrario, a pesar de que en algunos casos se hayan iniciado acciones legales.
Capilla fundó la asociación en Valencia, España, cuando su hija de 14 años tuvo que ser ingresada tras recibir la vacuna. Lo reciben entre 150.000 y 160.000 adolescentes al año en el país, según confirmó a BBC Mundo el Ministerio de Sanidad.
“Estuvo muy grave. Comenzó a convulsionar, la trasladaron a la Unidad de Cuidados Intensivos, donde pasó 41 días, y después permaneció ingresada cuatro meses en el hospital”, contó por teléfono a BBC Mundo.
“Nos dijeron que el de ella y otras niñas valencianas eran los únicos casos de reacción adversa a la vacuna en España, en Europa, incluso en el mundo”. Pronto vió que no era así, cuando otros padres afectados comenzaron a contactar con ella y empezó a informarse.
Desde entonces lleva cinco años tratando que el gobierno español reconozca la existencia de efectos secundarios en el tratamiento; “el problema de base, el que lleva a no investigar”.
Hay países que lo hacen. Como Reino Unido, cuyo Sistema Nacional de Salud (NHS, por sus siglas en inglés) menciona en su página web las consecuencias “comunes”, “raras”, “muy raras”, “de frecuencia desconocida”, “reacciones alérgicas” y “fatiga crónica”.
Son las mismas que indica el prospecto de Gardasil, una de las marcas de la vacuna, la que comercializa la compañía estadounidense Merck & Co. La otra marca comercial, Cervarix, de GlaxoSmithKline, menciona menos efectos negativos.
Los prospectos de las vacunas contra el VPH
advierten de efectos secundarios.
En la categoría de las reacciones poco frecuentes, el sistema británico incluye el síndrome de Guillain-Barré, un trastorno que hace que el sistema inmunológico ataque el sistema nervioso periférico, pero ninguna de las enfermedades neurológicas que asocia la AAVP, y mucho menos la muerte.
Al preguntarle sobre esta cuestión concreta, la OMS dijo a BBC Mundo: “Como toda vacuna, la del VPH puede tener potenciales efectos adversos”. Según la organización, los más frecuentes son reacciones localizadas en la zona de la inyección, como dolor, rojez e hinchazón. Y también dolor de cabeza, náuseas y fiebre.
“La muerte no está en la lista de potenciales consecuencias de la vacuna del VPH”, dijo, tajante.
Y añadió que el Comité Consultivo Mundial sobre Seguridad de las Vacunas (GACVS, en inglés) ha revisado la seguridad del tratamiento con regularidad y que hasta la fecha más de 175 millones de dosis la vacuna se han dado en todo el mundo.
Más allá de la reivindicación sobre el reconocimiento de efectos secundarios, existe el cuestionamiento de la eficacia y consiguiente conveniencia de inocular a adolescentes entre 9 y 13 años para prevenir la enfermedad de trasmisión sexual.
“La vacuna previene de dos a cuatro serotipos (microorganismos infecciosos) de los 16 que hay (relacionados con el cáncer de cuello uterino). Es decir, que no previene del todo”, insistió Capilla. “Además, aún no se puede saber si es eficaz, porque la enfermedad se desarrolla en 20 o 30 años”, y la vacuna es reciente.
Ya en su día Diane Harper, investigadora de la vacuna, fue crítica con la decisión de la vacunación intensiva por su carácter “experimental”.
El método preventivo existente, la citología, es un método muy eficaz y barato, según expertos.
Pero la objeción más fuerte es el manifiesto firmado por más de 10.000 profesionales de la salud en España, titulado “Razones para una moratoria en la aplicación de la vacuna del VPH en España”. Se hizo público en otoño de 2007, cuando el Ministerio de Sanidad decidió incluir el tratamiento en el programa de inmunización nacional.
El manifiesto cuestiona el costo y la oportunidad de la medida. Remarca además que ya existe un método de prevención, la citología, un examen que consiste en tomar una muestra de tejido del cuello del útero para ser analizada en el laboratorio, con el fin de detectar la presencia de células anormales o cancerosas.
Subraya que la prueba es “altamente eficaz y de bajo costo”, por lo que se recomienda seguir practicándola “incluso en la población vacunada”. Algo en que insiste también la organización de afectadas española.
En ese sentido, cabe destacar la segunda parte de la postura de la OMS, el matiz que hace de la recomendación de vacunar. Sugiere su uso “cuando la incidencia de la enfermedad es alta y cuando la vacuna es rentable y su aplicación asequible y sostenible”. Y también “como parte de un enfoque integral de prevención y control del cáncer de cuello uterino”.
Un enfoque integral que debería incluir, por tanto, la citología y, antes que nada, la educación sexual. Algo con lo que todas las partes mencionadas en el artículo están de acuerdo.
Source Article from http://www.bbc.co.uk/mundo/noticias/2014/08/140827_salud_polemica_vacuna_virus_papiloma_humano_lv.shtml
Se estima que un 75% de la población sexualmente activa estará infectada por algún tipo de VPH (existen más de 140) en algún momento de su vida. La doctora Teresa Puerta, dermatóloga y presidenta del Grupo de Infecciones de Transmisión Sexual de la AEDV, habla sobre las repercusiones de la más frecuente de las llamadas ITS, que, aunque en un porcentaje escaso, puede derivar en cáncer de cérvix o ano.
Source Article from http://www.elmundo.es/yodona/2014/07/04/53b1407f22601dba688b4572.html
Pese a que es el hombre quien contagia a la mujer mediante las relaciones sexuales, son estas quienes llevan las de perder porque sufren displasias y en etapas más evolucionadas cáncer de cuello de útero, vulva, ano y boca, entre otros.
Enfermedades venéreas como la sífilis y la gonorrea, que hace unas décadas eran el dolor de cabeza de los especialistas, casi han desaparecido y ahora los virus del papiloma humano (VPH) son los protagonistas.
Pese a que es el hombre quien contagia a la mujer mediante las relaciones sexuales, son estas quienes llevan las de perder porque sufren displasias y en etapas más evolucionadas cáncer de cuello de útero, vulva, ano y boca, entre otros.
Danilo Medina Angulo, jefe de Ginecología del Hospital Calderón Guardia, en una visita a DIARIO EXTRA explicó qué es la enfermedad, las consecuencias y los métodos de prevención.
Para esto participó en una entrevista con Iary Gómez, gerente general del Grupo Extra; Paola Hernández, directora de DIARIO EXTRA; y Tammy González, directora de Extra TV, a fin de aclarar una serie de dudas sobre este tema.
A continuación un resumen de la entrevista.
¿Qué es el VPH y cómo se contagia?
– El virus del papiloma humano es una estructura pequeña de ADN que infecta las células del cuerpo, especialmente las mucosas. Es obligadamente intracelular y se alimenta del ADN de la célula que lo hospeda. Se contagia únicamente a través de las relaciones sexuales. Un hombre que esté contagiado puede infectar a la mujer a través del semen.
¿Qué porcentaje de la población podría tener el virus?
– El 80% de la población sexualmente activa tiene el virus y de ese porcentaje el 80% no sabe que lo tiene. Solo un 20% lo rechaza. Del 100% de las mujeres, el 80% tiene el virus, de ellas el 70% se enferma y solo el 1% de los hombres se infecta. En las mujeres una de las manifestaciones de la enfermedad es el cáncer de cuello de útero, el cual se presenta en fases premalignas, entre las que se encuentran las displasias y las neoplasias.
¿Cuántos casos de este virus se detectan al año en el país?
– Mundialmente se detectan cerca de 500 mil casos nuevos al año, en Costa Rica cerca de 220 por año. En el mundo muere cerca de la mitad de los casos. Una de las condiciones que han contribuido al aumento de casos es el inicio temprano de la vida sexual y la cantidad de parejas sexuales que tenga la mujer. En Costa Rica estudios revelan que la edad de inicio de las relaciones es a los 12 años y una cantidad importante se hace sin información, y 325 embarazadas llegan a para ser atendidas en la Clínica de Embarazo Adolescente del hospital. Hoy en día muchas mujeres desconocen que las relaciones sexuales no seguras, en las que no se usa el condón, representan un riesgo, pues se puede desarrollar en cáncer de útero, de vulva, boca y otros.
¿El VPH solo afecta a las mujeres?
– Esta es una de las tantas enfermedades que hoy en día portan hombres y mujeres, siendo una de transmisión sexual. Una mujer a la que le detecte un cáncer de cuello uterino tengo que decirle que es una enfermedad de transmisión sexual. Han desaparecido las gonorreas, las sífilis, pero nos están dando mucho trabajo los virus del papiloma humano en toda la población.
¿Con el paso de los años se va haciendo más agresivo?
– Se vuelve muy fuerte, comienza a tener mutaciones y se convierte en un virus muy agresivo. En general, a su vez, se reconoce que cuando una mujer y un hombre portan una enfermedad de estas, seguramente van a tener herpes, citomegalovirus y clamidia, tres de las infecciones que producen más esterilidad en el hombre y la mujer.
¿Cuál es el rango de edad de las personas afectadas?
– Son todas las personas sexualmente activas, especialmente de 15 a 45 años. El 15% de la población se encuentra infectada después de los 45 años.
¿Qué síntomas del virus pueden presentar los hombres?
– Los más frecuente son las verrugas anogenitales. Estas son parecidas a los mezquinos y se encuentran distribuidas entre el pene y el ano.
¿A qué se debe que las manifestaciones afectan y ponen más en peligro la vida de las mujeres?
– El sitio de mayor contagio en la mujer es el cuello del útero, el cual se encuentra en un ambiente diferente al pene, tiene una estructura de piel totalmente diferente y es un sistema de defensa poco adecuado para la infección de este virus.
¿Cuántos tipos de VPH existen? ¿Todos son peligrosos?
– Hay 117 tipos de virus del papiloma humano. Los que producen lesiones externas son el 6 y el 11, y el 16 y el 18 son los responsables del 70% de los cánceres.
¿Cuáles son los cuidados que debe tener la mujer?
– La realización del papanicolaou y las citologías es muy importante para la detección temprana. La Caja Costarricense de Seguro Social cuenta con el Centro Nacional de Citologías, que se ubica en el Hospital México, que reporta una estadística de 7 mil mujeres con displasias, y a nivel privado la cifra ronda los 3.500 para un total de 10.500 casos.
Existe una vacuna contra el virus. ¿Cura la enfermedad o solo la inactiva?
– No es una vacuna curativa, es una vacuna preventiva.
Pero ¿es eficiente en el tratamiento de la enfermedad?
– Es una parte importante del tratamiento en caso de presentar la enfermedad. Como preventivo se conoce en muchos estudios eficacias del 100% en poblaciones controladas a través de 15 años.
¿Por qué en Costa Rica la seguridad social no aplica esta vacuna?
– No puedo responder por la seguridad social, solo puedo decir que la vacuna tetravalente (para los virus 6, 11, 16 y 18) es absolutamente necesaria y debe aplicarse a toda la población en riesgo, especialmente personas vírgenes entre los 9 y 13 años. Debo aclarar que la vacuna se aplica tanto a hombres como a mujeres. Los rangos de edad son de 9 a 45 años en mujeres y de 9 a 26 en hombres, sean vírgenes o no.
¿Qué cuidados debe tener la mujer cuando se vacuna?
– Si la mujer ya tiene el virus, entonces las infecciones lo que hacen es empujar más al virus, hacer más enfermedad. Por eso muchas veces cuando yo las trato les digo “usted ya está tratada, no tiene lesión y está vacunada. Por favor, no se infecte, esté usando preservativos si no tiene una pareja estable, trate de que si usa preservativo ducharse vaginalmente con manzanilla u otras duchas para que ese semen no ocasione un proceso infeccioso más adelante”. Esto es educación, he dividido eso en lo que es planificación familiar y salud sexual. Muchas veces la gente piensa que la planificación familiar es salud sexual y no es así.
¿Cada cuánto hay que hacerse esas duchas?
– Ese es el problema. No podemos decir que se lo haga todas las veces que quiera porque no se puede, pues la vagina tiene una serie de bacterias que la protegen y si se hacen muy seguido se pueden eliminar.
¿La recomendación sería que si la mujer se vacuna, su compañero también debería?
– Si está en el rango de edad sí. Los hombres pueden vacunarse hasta los 26 años porque los estudios que se han hecho es hasta esa edad. Se supone que en el futuro -eso es lo que se escucha en los diferentes seminarios- habrá una vacuna para la tercera edad.
¿A quiénes no se les puede aplicar la vacuna?
– A las personas con enfermedades inmunodeficientes, sin embargo se ha visto que a la gente con VIH se le puede dar un tratamiento especial y es posible que pueda mejorar, pero puede tener un problema secundario. La otra restricción es que no se les puede poner a embarazadas.
¿Qué sugerencia se le puede dar a la población para prevenir el virus de papiloma humano?
– Esta es una enfermedad que afecta a parejas sexualmente activas y que han tendido varias parejas sexuales a través de la vida. La monogamia y el uso de protección es lo mejor junto a una educación adecuada para prevenir la enfermedad.
Source Article from http://www.diarioextra.com/Dnew/noticiaDetalle/233703
El consumo de alcohol antes del primer embarazo puede aumentar el riesgo de sufrir cáncer de mama, según afirma la revista del Instituto Nacional del Cáncer de los Estados Unidos de Norteamérica, en su número correspondiente al mes de agosto del año 2013, citando un estudio de la doctora Ying Liu, profesora de la facultad de medicina de la Universidad de Washington en San Luis.
De acuerdo a lo expuesto por esta científica una copa de vino de cuatro onzas al día aumenta el riesgo de producir cáncer de mama en una mujer que la toma después de la primera menstruación de su vida (menarquia) y de su primer embarazo. En el estudio se calculó que con la ingesta de diez gramos alcohol al día es suficiente para aumentar en un 11 por ciento este riesgo. Se determinó que mientras más alcohol tomaban las mujeres, mayores eran las posibilidades de sufrir esta patología.
La doctora Ying Liu dice que una copa de alcohol es el equivalente a la cantidad que contiene una lata o botella de cerveza o cuatro onzas de vino.
Se ha hecho mucha publicidad sobre los efectos beneficiosos del vino tinto en la salud humana. Se atribuye a la presencia de resveratrol en esta bebida alcohólica una gran cantidad de propiedades medicinales, incluso anticancerígenas; pero estos estudios no han sido tan convincentes en seres humanos, aunque se ha investigado en animales de experimentación y los resultados son prometedores.
Aún así ésta no es una justificación para alentar el consumo de alcohol, pues numerosos productos de origen vegetal contienen esta sustancia entre ellos el maní, la uva y la frambuesa.
Como consecuencia del uso nocivo de alcohol mueren dos millones y medio de seres humanos cada año, de acuerdo a lo dado a conocer en el Informe sobre la Situación Mundial del Alcohol y la Salud de la OMS, en febrero del año 2011, en Ginebra, Suiza. De estas muertes 320 mil correspondieron a personas entre 15 y 29 años. Se ha calculado que el 4 por ciento de la mortalidad general del mundo está relacionado con el consumo de alcohol.
Cuales son los Criterios que Definen una Muestra Insatisfactoria en Citologia , Segun El Sistema Bethesda 2001.
“CRITERIOS DE MUESTRA INSATISFACTORIA:
Se Consideran Muestras Insatisfactorias aquellas que no son ùtiles para detectar anormalidades epiteliales, estas muestras deben ser rechazadas en circunstancias como:
1. Làminas Tècnicamente Inaceptable, rota, incompleta e irreparable o mal fijada.
2. Ausencia de Identificaciòn de la Muestra o del Formato de Solicitud de la Citologia.
3. Poco Material Escamoso.
4. Presencia de Sangre, Inflamaciòn o Areas Gruesas en el Extendido, asì como de Contaminantes que impidan Valorar Mìnimo el 75% del Extendido Convencional.
Para las Muestras Clasificadas como Insatisfactorias se debe Especificar La Razòn del Rechazo. Es Responsabilidad del Mèdico Patòlogo definir las Muestras Insatisfactorias para Interpretaciòn.
Deja tus comentarios abajos y compartelo con tus colegas.
Fibroadenoma FA es el tumor benigno más común que ocurre en el seno de las mujeres adolescentes y jóvenes , por lo general se observa entre las edades de 20 y 35 años . Los fibroadenomas ( AF ) son bien circunscritos, masas de goma libremente movibles que se derivan de la proliferación tanto estromal y glandular. Puede haber lesiones múltiples en el ipsilateral o la mama contralateral . AF muestran un mayor crecimiento durante el embarazo y la lactancia
Citomorfología de fibroadenoma ( FA )
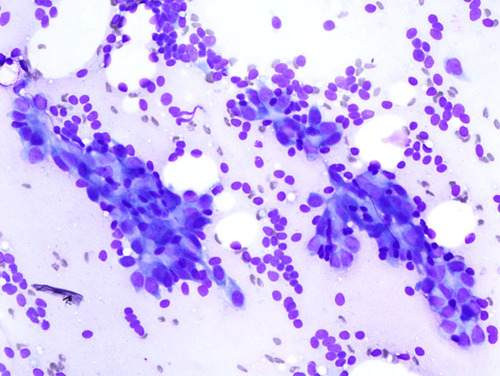
Dificultades en diagnostico de Fibroadenoma
Fibroadenoma AF puede confundirse clínicamente o radiológicamente con un quiste de mama o de un ganglio linfático intramamaria . Los carcinomas se han reportado en AF ( por lo general en el carcinoma lobular in situ o invasivo ) . Carcinoma debe diagnosticarse sólo cuando se aprecian múltiples criterios citológicos de malignidad .
Otras lessiones begninas de la mama incluyen:
Los quistes mamarios
Mastitis
Absceso subareolar
Necrosis grasa
Cambios fibroquísticos
Fibroadenoma
Papiloma
Cambios por Embarazo y lactación cambios
La ginecomastia
Cambio por radiación
Afianza tu conocimiento en Citologia. Inscribete ya en el Programa Virtual en Diplomado en Citologia
Una de las enfermedades de transmisión sexual más contagiosa es el virus del papiloma humano.
La información disponible es poca y muchas veces errónea. Recuerde que la mejor manera de prevenir una enfermedad es conocerla.
Las verrugas genitales en el varón.
¿Qué es el virus del papiloma humano?
El virus del papiloma humano genital (VPH) es un virus que solo se contagia entre humanos, de ahí su nombre. Es una enfermedad de transmisión sexual muy común. Muchas de las personas sexualmente activas tendrán el VPH en algún momento de su vida. Existen más de 40 tipos de VPH que se pueden transmitir por el contacto sexual. Estos virus pueden infectar las áreas genitales de los hombres, incluida la piel del pene o del ano y las partes a su alrededor. También pueden infectar la boca y la garganta.
¿Qué problemas en la salud de los hombres se pueden presentar por este virus?
Existen muchos tipos de VPH. La mayoría de los casos son asintomáticos, es decir la persona no sabe que tiene el virus, pero puede contagiarlo. Ya algunos mostrarán las clásicas lesiones verrucosas en la zona genital. Otros pueden desencadenar cáncer de pene, de ano o de cavidad orofaríngea.
¿Qué tan frecuentes son los problemas ocasionados por el VPH?
Cerca del 1% de los hombres sexualmente activos tendrán verrugas genitales en algún momento.
En nuestro país no existen datos exactos al respecto, por tomar un ejemplo, todos los años, en los Estados Unidos, alrededor de: 400 hombres contraen cáncer de pene asociado al VPH
1,500 hombres contraen cáncer de ano asociado al VPH
5,600 hombres contraen cáncer de la cavidad orofaríngea asociado al VPH (cáncer en la parte posterior de la garganta, incluidas la base de la lengua y las amígdalas).
¿Cómo se contraen el VPH los varones?
Este virus se transmite por contacto genital, más a menudo por relaciones sexuales vaginales o anales. También puede transmitirse durante el sexo oral. Dado que el VPH por lo general no produce síntomas, la mayoría de los hombres y mujeres pueden adquirir el virus y transmitirlo a sus parejas sin saberlo. Una persona puede tener el VPH aun cuando hayan pasado años desde que tuvo una relación sexual. Hasta los hombres que en toda su vida han tenido una sola pareja sexual pueden contraer el VPH.
¿Existe algún tratamiento o alguna cura para el VPH?
Las verrugas genitales se pueden tratar con medicamentos, cirugía (para extirparlas) o destruir mediante congelación. Algunos de estos tratamientos requieren de una visita al médico. Otros los puede realizar el propio paciente en su casa. No hay un tratamiento mejor que otro. Meses después del tratamiento puede que vuelvan las verrugas, por lo que es posible que se requiera de varios tratamientos. Tratarse las verrugas genitales no significa que se tenga menos posibilidad de pasar el VPH a la pareja sexual. Por esta razón, algunos hombres deciden no tratarse las verrugas genitales. De no ser tratadas, las verrugas genitales pueden desaparecer por sí solas, mantenerse igual o crecer (en número o en tamaño). Las verrugas no se convertirán en cáncer.
Los cánceres de ano, de pene y de la cavidad orofaríngea se pueden tratar con cirugía, radioterapia y quimioterapia. A menudo se combinan dos o más de estos tratamientos.
¿Cómo prevenir el contagio de VPH?
Dado que el VPH es tan frecuente y por lo general no se puede ver, la única manera segura de prevenirlo es no tener relaciones sexuales. Hasta las personas que han tenido una sola pareja sexual en toda su vida pueden contraer el VPH si su pareja estaba infectada por el VPH.
Otra medida es el uso permanente de condones. Esto protege tan sólo la zona cubierta por el mismo, pudiendo infectarse las zonas no protegidas como el pubis.
Actualmente contamos con vacunas que previenen de gran parte de las verrugas genitales y de los tipos de virus causales de cáncer.
Muchos estudios señalan que la circuncisión protege contra el contagio del VPH, por lo que la recomendamos en nuestro medio como una medida segura de prevenir el contagio.
Fibroma es una neoplasia benigna del tejido fibroso que es una lesión relativamente poco común. Ellos clínicamente se caracteriza por crecimientos sólidos bien delimitadas redondeadas, sésiles o pedunculados cubiertas por mucosa normal.
Trauma local puede causar ulceración de estas lesiones. Ellos son vistos comúnmente en la mucosa bucal, pero también puede ocurrir en cualquier sitio intra-oral. Estas lesiones son más comunes en los adultos, pero pueden ocurrir a cualquier edad. La transformación maligna es poco común. Escisión simple y la eliminación de la causa de la irritación es el tratamiento preferido.
Diagnóstico diferencial:
Granuloma piógeno
Granuloma de células gigantes
Neurofibroma
Pólipo fibroepitelial
Adenoma Pleomorfo es el tumor benigno más frecuente de las glándulas salivales menores. Adenomas pleomórficos son más comunes en el paladar, pero pueden ocurrir en cualquier área del tracto digestivo superior. Habitualmente se presentan como lesiones submucosas indoloras, de crecimiento lento. De vez en cuando se ulceran después de un trauma. FNAC será útil en el diagnóstico. La escisión amplia es el tratamiento de elección. Sin embargo, la resección inadecuada conduce a la recurrencia local.
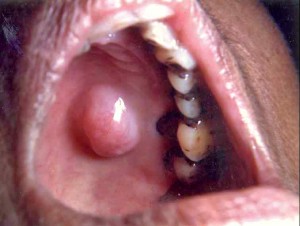
Diagnóstico diferencial:
Mucocele
Fibroma
Schwannoma
Neurofibroma
Los tumores malignos de la glándula salival menor
Sarcoma de tejidos blandos
Papiloma es un tumor exofítico benigno indoloro con un tallo estrecho y que contienen numerosas proyecciones similares a dedos. La superficie de la lesión a menudo aparece blanco. Esto es más común entre las personas de mediana edad, y no hay predilección de sexo. Muchos se cree que están inducidas por la infección por VPH. El diagnóstico se basa principalmente en la clínica y también de las características histopatológicas. Regresión espontánea se ha descrito. En los casos sintomáticos, se recomienda la extirpación quirúrgica conservadora o láser o la crioablación. La recurrencia después del tratamiento es poco común y no transformación maligna ha sido reportado.
Diagnóstico diferencial:
Fibroma
Tabaco queratosis
Hiperplasia papilar inflamatoria
Condiloma acuminado
Verruga vulgar
Leucoplasia verrugosa
Carcinoma verrugoso
Quieres profundizar tus conocimiento en citologia? Inscribete en nuestro Programa de Principios Básicos en Citologia
La Negra Moli/ 11-06-2014
Esta informacion la encontre investigando mas acerca del tema!
Seria importante que no se señale a uno u otro.. lo importante aqui es prevenir y utilizar las dos inyecciones que actualmente existen en el mercado para prevenir este virus. Una de ellas se llama Gardacil y son tres dosis con uno y seis meses de distancia una de otra. Si se tienen hijos o hijas seria importante que desde ya se les aplique esta inyeccion se puede aplicar a partir de los 9 años de edad. Y para los sexualmente activos, utilizar condon siempre, independientemente si se tiene una sola pareja o no.
El papiloma tambien se puede producir por el fumado, por una vida desordenada como trasnochar, mucha fiesta, no tener buena salud (no ejercitarse). Asi que seria importante cuidarnos mermando los excesos en caso de que tengamos alguno.
http://www.salud180.com/jovenes/hombres-portan-el-virus-vph
Es una realidad. Tanto hombres como mujeres son portadores del Virus del Papiloma Humano (VPH). Sin embargo, el papel de más peso en el tema del contagio recae predominantemente en los varones que son considerados potenciales transmisores múltiples, según investigaciones realizadas por el Instituto Catalán de Oncología.
El doctor Xavier Bosch, uno de sus especialistas, aclara que el contacto sexual con mujeres que ejercen el sexo comercial juega un papel importante, ya que éstas son un reservorio de VPH de alto riesgo. “Si bien actúan ambos como portadores y vectores de los VPH oncogénicos, los hombres pueden aumentar el riesgo de contagiar el virus y el cáncer cérvico uterino en sus parejas”, afirma Bosch.
Esta aseveración fue respaldada por un estudio previo de la Agencia Internacional de Investigación para el Cáncer (IARC por sus siglas en inglés), que demostró que numerosos hombres que habían mantenido relaciones sexuales con mujeres de alto riesgo, habían infectado a sus esposas quienes, como consecuencia, desarrollaron cáncer cérvico.
Lo que los hombres deben saber acerca del VPH
Existe un dato alentador para los hombres: la circuncisión reduce el riesgo de infección por VPH y el de sus mujeres de adquirir cáncer cérvico uterino, según ha confirmado la IARC. La mala noticia es que el virus del papiloma humano es asintomático y si no se presentan las verrugas genitales o “racimos de coliflor”, como se conoce por su aspecto a los condilomas o tumores, es francamente difícil saber si un hombre está infectado.
¿Quién lo padece?
El VPH es muy frecuente y se estima que cerca de 70% de las personas con una vida sexual activa ha estado en contacto con él. De acuerdo con los médicos Silvia Francheschi, Gary Clifford y Martín Plumier de la IARC, en algún momento de su vida, entre 5% y 40% de mujeres y hombres adultos en todo el mundo son portadores del virus.
Otra investigación del Instituto de Medicina Tropical y de la Facultad de Medicina de la Universidad de Sao Paulo (Brasil), afirma que los hombres portadores del HIV-1, uno de los virus que transmite el SIDA, tienen una elevada posibilidad de portar también el VPH.
Formas de contagio del VPH
Las evidencias científicas sostienen que el único modo de transmisión del VPH es el sexual y no a través del intercambio de toallas o estropajos húmedos que tengan contacto con la zona genital, o en baños públicos.
Mientras el SIDA se transmite por intercambio de fluidos, el VPH lo hace por contacto entre epitelios (células epiteliales y mucosas que se hallan en faringe, lengua, amígdalas, vagina, vulva, pene, escroto y ano). Por ello, los especialistas recomiendan el uso adecuado del condón para disminuir el riesgo de contagio. Sin embargo, también se corre el riesgo de contraerlo si la mucosa cervical roza con una bolsa escrotal o perianal infectada con VPH.
Si la mujer tiene el virus en el epitelio de la uretra, puede contagiar al hombre con el roce de los epitelios; si el hombre lo tiene dentro o en el glande, al eyacular arrastra las células a la uretra de su compañera; en este caso, si el condón se usa adecuadamente, no tiene por qué haber contagio.
Bom Billo/ 11-06-2014
Apoyo lo q dijo Pegf GF, pero eso de andar metiendo la picha en cualquier lado tampoco No good
Josealfredo Vazquez Vargas/ 11-06-2014
quiero que me digan , que tan seguros están de que es el hombre es el que contagia a la mujer y no la mujer al hombre, no me explico como se enfermo el hombre; se contagio de la nada? yo creo que nos están poniendo por el suelo a nosotros los varones.
Pegf GF/ 11-06-2014
Krissia, que ignorante es usted. Cómo se atreve a decir que es el hombre el que infecta a la mujer ?, y que tal si la mujer es la enferma y el hombre es sano, NO ENFERMA LA MUJER AL HOMBRE ??? Quién en este planeta puede afirmar que fue el hombre o que fue la mujer, el primer ser humano en tener el papiloma ? quién ?, entonces no ponga al hombre como el que carga con la culpa de este enfermedad.
Se de mujeres que teniendo el papiloma, tienen sexo sin protección infectando a los hombres, o sea, no hay diferencia en el comportamiento sexual de uno o de otro.
Haga notas objetivas y mida sus palabras, si es que tiene capacidad para eso.
Heyleen Morales T/ 11-06-2014
Muy interesante esta nota, muy sería e informativa. Deberían haber más publicaciones así en diario extra.